Column
| 第68回 認知症について(前編) |
||||||||||||||||||||||||||||||||||||||||||||||||||||
| <質問> 本羅先生、こんにちは。実は、最近、家内に怒られてしまいまして。 「また頼んでたことを忘れたの?!ちょっといい加減にして!認知症じゃないの?」 「勘弁してくれ。うっかりしてただけじゃないか。」 「うっかりは昔からだけど、ここ最近は特に酷いわ。あ、今日のお昼は何食べたか覚えてる?」 「バカにするなよ。えーっと、社員食堂のAランチ……いや、カレーだったかな?」 「もう(笑)。赤いのを羽織る前から止めてちょうだい。」 確かに、私は昔からボーっとしていたのですが、そこまで物覚えが悪いとも思っていませんでした。 とはいえ、家内にからかわれるほどともなると、さすがに心配になってきまして。 若年性の認知症が増えているとか、良い薬ができたとか、ニュースで耳にしたような気もします。 本羅先生、大丈夫とは思うのですが、認知症について教えてくださいませんか。 (東京都 K.M.)
|
||||||||||||||||||||||||||||||||||||||||||||||||||||
| <回答> K.M.さん、ご質問、ありがとうございます。いやいや、手厳しい奥様ですね。とはいえ、加齢による物忘れは、遅かれ早かれ、誰しも増えると相場は決まっています。それを簡単に認知症(Dementia)という言葉で片付けてしまうのは、ちと乱暴に過ぎるというものです。もちろん、仲良しご夫婦の間だから通じる、少しブラックな冗談だとは思いますけれども。 物忘れと認知症の違い とはいえ、 K.M.さんは、「奥様からの頼まれ事」を忘れてはいても「頼まれた、ということ」は自覚できていますし、「お昼のメニュー」を思い出し損ねても「お昼に何かを食べたこと」は覚えておられます。基本、勤務先のお仕事や日常生活に支障はなさそうなので(大丈夫ですよね?)、今回のお話を伺う限りでは問題ないかと思われます。認知症や記憶障害などの病的な物忘れであれば、「頼まれたこと」や「お昼を食べたこと」そのものすら忘れてしまうのが典型的です。 ただ、実際に、認知症が社会問題になるだろうことは、 K.M.さんが見聞きされたように、ニュースにもなっていますし、厚労省の研究班が作成した資料によると、2025年では後期高齢者(65歳以上)の約7.8人に1人(12.9%)が、2040年には約6.7人に1人(14.9%)に増えるだろうと推計しています。
認知症の診断と専門機関の役割 もし、どうしても心配だと思われるようでしたら、簡単な自己診断テストでチェックしてみるのはいかがでしょう。地方自治体などが、簡易的に自己評価できるHPを設けています。
ただし、こうした簡易テストは、医学的な診断とは異なります。万が一、チェックに引っかかるようでしたら、HPにリンクされている相談窓口などで、改めて、専門医の受診を検討してくださいね。あるいは、お近くに「認知症疾患医療センター」がありますでしょうか。各都道府県や政令指定都市が指定している、認知症の医療相談や診察に応じる専門の医療機関です。 もしくは「地域包括支援センター」を探してみてください。診察の希望を伝えれば、地域の「認知症初期集中支援チーム」に繋げてくれるはずです。また、日本における認知症の専門医は「日本老年精神医学会」と「日本認知症学会」が認定しています。それ以外の任意団体の資格を標榜する医療施設や医師は、正しい認知症の専門家とは言えませんので、ご注意ください。 「認知症」とは ところで「認知症」が、どのような病気か、日本語の字面からは、解りにくくありませんか? そもそも「認知」という言葉も、日常会話の単語としては、あまり耳にしませんよね。と言いますか、学術的な用語としても、とても意味の広い言葉なのです。例えば、精神医学では「理解/判断/論理など、比較的高度な知能」に対して用いますし、心理学では「五感/判断/想像/推論/決定/記憶/言語理解といった、知覚を介して心に生じる様々な概念」を意味します。さらに神経科学ないし脳科学では「脳の高次機能」を説明するときに、よく用います。 ちなみに、社会学ないし法律用語での「認知」は「婚姻関係にない男女から生まれた子供と父子関係を認めること」を意味するので、今回のお話には、全く無関係です。 話を戻して、「認知症」の「認知」は、正確に言うと「認知機能」を意味します。先の言葉を用いると、「知覚を介して生じた、心の様々な動きによる、精神的に高度な機能」となりましょうか。ざっくり、記憶の他に、判断/計算/理解/学習/思考/言語などに関わる様々な精神の働きと思ってもらえれば良いでしょう。そうした「認知機能」が段々と不自由になっていく疾病を「認知症」と言うのです。 私が子供の頃は、認知症という言葉はなく、対応する単語は「痴呆症」でした。実は、厚労省での専門家による議論を経て、2004年に「日本老年精神医学会」が、学術用語として「認知症」に変更すると関連他学会に通知したのです。確かに「痴呆」と書くと、字面が侮蔑的に感じられると言われても仕方ないですよね。 「痴」も「呆」も、どちらも「愚かな馬鹿者」という意味を含みます。患者や家族の気持ちを考えるなら、名称の変更は理解できます。ですが、元々「痴呆」は中国の医学書に由来する「後天的に知性/理性/行動の安定性が失われていく精神病」という意味でしたから、よく病状を表していたとは言えます。 先に述べたように、認知機能が不自由になっていくのが、この病気です。その病状に、ただ「認知症」と名付けるのは、学術用語として不適切ではないか、という意見もありました。例えば、よく眠れない病状に「睡眠症」、空腹感が湧かない病状に「食欲症」と名付けるようなものです。この場合は「睡眠障害」や「食欲不振」とするべきでしょう。ならば「認知障害」という言葉が適しているかと言えば、それも無理でした。 実は、すでに昔から、医学用語として「先天的に認知が不自由な症状」を意味していたので、使えなかったのです。代わりに「認知失調症」ではどうか?との提案もあったようですが、採用には至りませんでした。この辺り、「学術としての意味の正確さ」と「一般に向けた分かりやすさ/使いやすさ/差別や偏見の緩和」という異なる複数のレベルで、シックリくるように表記を均一化する難しさを感じますね。とはいえ、現在のところ、学術用語として学会で定義され、行政用語/法令用語としても定着していますから、以降は「認知症」の表記で話を進めます。 「認知機能」とは せっかくですので、「認知機能」について、もう少し掘り下げてみましょう。先ほど説明したように、認知機能は「知覚」、つまり外界からの刺激を受け取る「五感」からスタートします。そして、受け取った刺激が何かを「認識」し、「判断/想像/推論」したり、そこから意思などを「決定」したり、します。あるいは、情報として「記憶」したり、それらを「言語的に理解」したり、「論理」的に各種の情報を操作したり、もします。 ようするに「心の動き」として表現される全て、です。つまり「認知機能」とは、私たちの「意識」と、ほぼ同義であるとも言えるでしょう。であるならば、「認知機能が不自由」になる「認知症」は、広い意味で「意識が不自由」になることと同じです。ここで「まだ意識のメカニズムは解明されていない」ことを思い出してください(本コラム第54回「麻酔について」)。そうです。 「認知症」の分かりにくさは、この「意識の謎が解けていないこと」に結びついているのです。分かりにくくて、当然ですね。そして、残念ながら、この分かりにくさは、治療法の研究開発が難航していることにも結び付いています。後述しますが、実は、社会的あるいは臨床上の問題となる認知症の多くには、明確な治療法や予防法が、まだ確立していないのです。
しかし、未解明の謎とはいえ「意識が不自由になる」ことは、ざっくり「脳の機能が低下している」と理解して良いでしょう。ここからは、臨床医や基礎医学の研究者たちが、認知症患者の行動観察や、死後脳などを調べて分かったことを中心に解説していきます。 認知症の「中核症状」 まず、ここまでの説明でお判りいただけるように、認知症に対して、ただ単に「物忘れが激しくなる病気」とイメージすることは、正確ではありません。もちろん、そうした「記憶の障害」は、認知症における中心的な症状の1つです。ただし、それに「見当識(注1)」や「遂行機能(注2)」「計算/言語」の障害も加わるのです。これらをまとめて、認知症の「中核症状」と言います。
中核症状は、症状の程度や発症する順序に個人差はありますが、全ての認知症患者に観察され、それぞれ徐々に進行します。そして、進行の度合いによっては人格や性格に影響しますから、家族や周囲の方が「人が変わったみたいだ」と戸惑い、振り回されるのも無理はありません。 さらに、睡眠障害/抑うつ/不安/焦燥といった症状が強くなる患者さんもおられますし、幻覚や妄想、暴言や暴力、食行動の異常、徘徊、羞恥心の低下(卑猥な発言や行動が頻出するなど)が観察されることもあります。これらの症状は、発症の種類や程度が患者さんによって異なることから「周辺症状」と呼ばれています。 中核症状は、どの患者さんも認知症の進行に伴って段階的に悪化しますが、周辺症状は患者さんにより多様多彩で、同時かつ多種類での発症もありますし、それぞれ症状の急変も多いことが特徴です。 このように、認知症の各症状は、大きく「中核症状」と「周辺症状」の2つに分けられますが、各中核症状は、その認知機能を司る脳部位の機能低下が原因であり、その機能の低下した脳部位の神経回路が及ぼす、他の神経回路への影響が「周辺症状」と考えられています。少し遠回しな書き方になってしまいました。 ようするに、中核症状における「脳機能の低下」とは、「脳機能を発揮するために必要な部位の神経回路が壊れる」ということです。もっと直接的に言えば、おおまかに「認知症」とは、脳が機能するために必要な神経細胞(neuron, ニューロン)が徐々に死んで、減っていく病気なのです。 ただし正確に言うと、私たちの脳は、赤ん坊の頃からずっと、少しずつニューロンを減らし続けています。しかしながら、単に「減らす」という言い方には語弊があります。私たちの脳の中では、ものすごい数のニューロン(ヒトで約860億個!)が手を伸ばし、繋がったり切れたりしながら、神経回路を作っては壊し、また作っては壊し、を繰り返しています。そして、脳にあるニューロンは、1つあたり1万にもおよぶ繋ぎ目を持つと言われ、天文学的な総数(千兆~京/ざっくり15~16桁の数)となる超々複雑なネットワークを構築しています。 そのネットワークを構築する過程で、必要な神経細胞を取捨選択し、少しづつ整理整頓しながら、私たちの脳は様々な機能を獲得し、生命の維持から、果ては意識の創生までに至ると考えられています。このあたりが謎だらけなので、未だ「意識のメカニズム」が不明というわけです。 よって、正常な場合でも時間と共に、多少なり(場合によっては積極的に)、ニューロンは数を減らす(≒死ぬ)のです。もちろん、それは、正常に神経回路を構築し、機能を獲得して維持し、より良くするために有効な「死」です。しかし「認知症」では、病的に死んでしまうニューロンが神経回路を壊し、その神経回路が司る認知機能に障害が発生するというわけです。 認知症の症状と分類 認知症が「ニューロンの死」によって引き起こされるなら、「なぜ/どのように、ニューロンが死ぬのか?」が問題となります。実際、認知症は「ニューロンの死の原因」で分類されています(図1)。
以下、患者数の多い順に4つ(四大認知症)を、それぞれ解説します。 Ⅰ.アルツハイマー型認知症(Alzheimer's dementia/Alzheimer-type dementia): アルツハイマー病(Alzheimer's disease)とも言います。最も患者数が多く、「認知症」を話題にすると、すぐに「アルツハイマー」と聞こえるくらい、巷間に広まりました。病名は、1906年に本症例を報告した、アロイジウス "アロイス" アルツハイマー(独:Aloysius "Alois" Alzheimer)に由来し、患者の死後脳を解剖することで、次のような特徴が分かりました。
特徴の1と2は、それぞれ小さなタンパク質(老人斑:アミロイドβ、神経原線維変化:リン酸化タウ)の凝集体であり、それら凝集体の神経毒性が特徴3をもたらすと、現在までに判明しています。ただし、この2つのタンパク質が、本疾患の原因ないし治療対象かは、解明されていません(最有力候補ですが)。 もちろん研究や創薬は続いています。しかし、2025年1月時点で治療薬の開発には成功しておらず、処方可能な薬は、病状の進行を少し遅らせることはできても、進行の停止はおろか、まして改善には至りません。また、効果的な予防法も不明ですし、発症初期の診断も難しいです。というのも、老人班と神経原線維変化は、生理的な老化でも見られるため、アルツハイマー病発症との区別がつかないのです。 アルツハイマー病が進行した患者さんの脳では、それらの増加が顕著なため問題となるのですが、そもそも私たちの脳は生きたままで解剖できません。よって、非侵襲的な検査法~特異的なバイオマーカー(biomarker:生物学的指標)や画像診断など~が求められています。ただ、それも今は研究途上で、簡単な確定診断は無く、除外診断(類似の疾病と違うことを鑑別するための診断)など状況証拠を積み重ねるしかありません。 個人的には、おそらく老人斑(アミロイドβ)や神経原線維変化(リン酸化タウ)に注目するだけでは、発症初期の診断はつかない可能性があると考えています。 Ⅱ.血管性認知症(Vascular dementia): 脳梗塞や脳出血の後遺症として生じる認知症です。脳梗塞は、脳の血管が詰まることで、詰まった先には血が流れず、下流のニューロンが酸欠で死にます。また、脳出血でも出血部の下流が酸欠になりますし、出血量によっては、頭蓋骨内に閉じ込められた血液に圧迫されてもニューロンは死にます。 さらに、出血が二次的に別の血管を圧迫して血流が悪くなれば、その下流で脳梗塞と同様になります。基本的には、梗塞や出血の部位によって障害を受ける機能が変わるため、それぞれの症例で認知症としての病状は変わりますし、身体の麻痺や感覚異常も含め、正常な機能と機能障害が混在します。 いわゆる高血圧や糖尿病、高脂血症など、血管に慢性的な炎症を起こす内科的な問題や、事故などによる頭部外傷で、発症リスクが高くなります。
Ⅲ.レビー小体型認知症(Dementia with Lewy Bodies): 比較的最近(1995年)に提唱された認知症です。レビー小体(Lewy body)と呼ばれる円形状の構造体が内部に生じることでニューロンが変性し、死ぬことが原因です。レビー小体は、1910年にユダヤ系ドイツ人のフレデリック・ヘンリー・レビー(Frederic Henry Lewey)が発見した小さなタンパク質ですが、まだ研究途上です。異常なタンパク質が原因であるところはアルツハイマー病と似ていますが、レビー小体型認知症は、他にも、病因の同じ疾病があります。それは、パーキンソン病(注3)です。
レビー小体が、大脳基底核の黒質に生じた場合は、運動機能が障害されてパーキンソン病となり、大脳新皮質に生じた場合は、認知機能が障害されて認知症になるのです。つまり、パーキンソン病と診断された患者ではレビー小体型認知症の発症リスクが高く、レビー小体型認知症の中核症状にはパーキンソン症候群(=パーキンソン病様の症状)が含まれ、両疾病の混在とみなされる症例も多くあります。 レビー小体型認知症では、パーキンソン症候群を含んで、次の4つが、先に説明した認知症の中核症状に加わります。
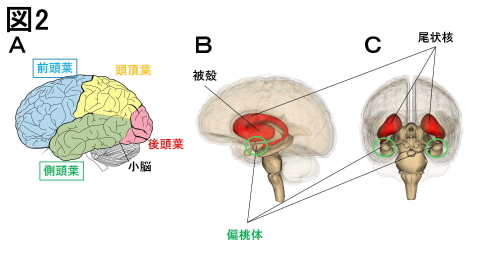
パーキンソン症候群については、薬物療法で抑えることが可能ですが、それ以外の中核症状については、今のところ、治療法や症状の進展を遅らせる方法、効果的な予防法などは見つかっていません。 Ⅳ.前頭側頭型認知症(Frontotemporal dementia): レビー小体型認知症と同じく、比較的最近(1996年)に提唱された認知症です。かつてのピック病(Pick's disease)を中心に、関連する疾病がまとめられています。名称が意味するように、大脳新皮質の前頭葉(frontal lobe)や側頭葉(temporal lobe)の萎縮で発症します。萎縮の原因は、ニューロン内部にピック球( Pick-bodies / ピック小体ともと呼ばれる球形から楕円形の不正な形状をした構造体)が生じて、特徴的な腫脹細胞(ballooned neuron / かつてはピック細胞(Pick cells)とも呼ばれた)に変性し、死ぬためです。1892年から1906年にかけて、オーストリア・ハンガリー帝国(現・チェコ共和国)の精神科医アーノルド・ピック(Arnold Pick)が報告した症例が名称の由来です。ピック球の正体は、アルツハイマー病でも触れたタンパク質「リン酸化タウ」です。ただし、アルツハイマー病とは違って神経原線維変化は見られず、前頭葉と側頭葉、大脳辺縁系の偏桃体、大脳基底核の尾状核と被殻に偏ったニューロンの変性が特徴です(図2)。
図2の解説から類推できると思うのですが、前頭側頭型認知症に罹患すると、「理性が弱まって衝動的になる」「社会性が失われてルールを守れなくなる」など、まさに性格が変わったかのようになります(前頭葉の障害)。さらに「会話が少なくなる/言葉の意味が通らなくなる/物品の同定ができなくなる」という、コミュニケーション能力にも障害が生じます(側頭葉の障害)。 発症の初期には、記憶や道具の使い方などの障害は目立たないことが多く、この点、アルツハイマー型認知症とは異なります。そして、認知症の中でも予後が悪く、発症から平均約8年(運動機能にも障害が目立つ場合は平均約4年)で寝たきり状態になり、亡くなられるようです。今のところ、原因や治療法、症状の進展を遅らせる方法、効果的な予防法なども不明な点が多く、日本では「難病の患者に対する医療等に関する法律(難病法)」の指定疾患に認定されています。 認知症の今後と研究課題 ここまで四大認知症を説明してきましたが、その他に含まれるものの解説は、より広範な内容になります。さらに、治療法などは不明ながらも、可能な限りの対策にも触れてみたいところですので、この続きは、次回に持ち越すことにいたします。 |
||||||||||||||||||||||||||||||||||||||||||||||||||||